随着生活条件的提升,越来越多的人体检时检查出不同程度的脂肪肝,在饭店和街上也经常看到脂肪超标,肚子很大的人,脂肪肝因为高发,被人们忽视了本身的危害,觉得大家都有就无所谓,并认为没有症状无需关注。而如今脂肪肝已成为全球高发的慢性非传染
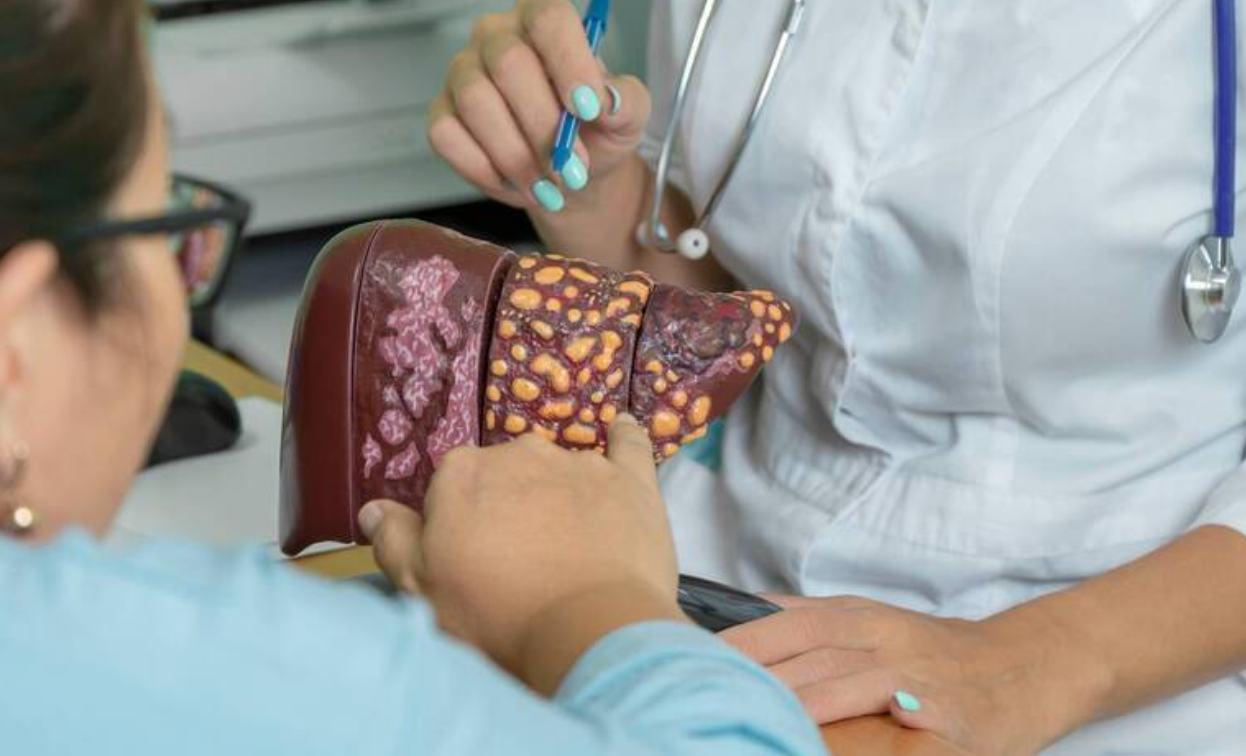
一、炎症怎么缠上肝脏?三大“导火索”引爆免疫内乱
脂肪肝并非单一疾病,而是肝细胞脂肪变性比例超过5%的病理状态。脂肪肝相关疾病主要分两类:酒精性脂肪肝(ALD,长期饮酒导致)和非酒精性脂肪肝(NAFLD,与肥胖、糖尿病、血脂异常相关)。更值得警惕的是“瘦肉型脂肪肝”的兴起——人看起来瘦瘦的,BMI正常,内脏脂肪超标也有可能中招,彻底打破了“不胖=肝脏健康”的误区。
脂肪肝最狡猾的地方在于“隐性”特质:早期肝细胞内脂肪堆积超30%,却大多只有AST(谷草转氨酶)、ALT(谷丙转氨酶)、γ-GTP等指标轻微升高,既不疼也不痒,顶多偶尔乏力,很容易被当成“年龄大了”而忽视,这就是“隐性脂肪肝”。
而肝脏本身就是重要的免疫器官,布满了巨噬细胞(清理废物)、NK细胞(清除异常细胞)、T/B细胞(长期防御)等“防御部队”。而脂肪肝会让这支“部队”陷入混乱,具体体现在三个方面。
脂肪肝的炎症不是凭空产生的,而是肠道、肝细胞、免疫细胞三方作用的恶性循环,再加上氧化压力的推波助澜,让炎症越演越烈:
1. 肠道:炎症的“起点站”,肠肝失衡是根源
肠道和肝脏通过门静脉紧密相连,堪称“命运共同体”。长期高脂、高糖饮食或饮酒,会先破坏肠道菌群平衡——好菌减少、坏菌增多,导致肠屏障功能受损。这时候,肠道里的病原体相关分子(PAMPs)和“内毒素”会双双闯入肝脏,一方面激活免疫细胞,另一方面直接刺激肝细胞,相当于给肝脏炎症“点燃第一把火”,双重激活炎症反应。
好在肠道问题能通过后天调节改善:有意识地吃酸奶、发酵食品、膳食纤维,既能补充益生菌稳定菌群,又能加固肠屏障“防火墙”;锌、谷氨酰胺等营养素也能帮助修复肠黏膜,其中锌已进入酒精性肝炎的临床研究,为治疗提供了新方向。
2. 肝细胞:炎症的“放大器”,氧化压力火上浇油
脂肪在肝细胞里可不是“单纯囤货”。肝细胞代谢多余脂肪时,会产生大量“活性氧”——这种物质会直接损伤细胞,就像给肝脏内部“点火”,进而召唤炎症因子,让炎症在肝脏内扩散。
受损的肝细胞还会释放“损伤信号”(DAMPs),相当于向免疫细胞喊“救命”,吸引更多免疫细胞聚集。更危险的是肝细胞的“焦亡”:这种死亡方式会让细胞直接破裂,释放内部内容物,瞬间放大局部炎症,加速肝纤维化的进程。
更复杂的是,先天免疫中的补体系统还会“善恶难分”:C3、C5等成分会加剧肝损伤,CD55、因子D等却在努力修复[1];临床数据显示,严重酒精性肝炎患者的补体水平异常,直接关联死亡率升高。从早期脂肪变性到肝炎、纤维化,炎症始终是贯穿全程的“隐形推手”。
3. 慢性炎症导致免疫过度消耗
在非酒精性脂肪肝中,免疫细胞的表现堪称“双面派”,进一步加剧混乱,慢性炎症导致免疫过度消耗:脂肪堆积引发慢性炎症,导致免疫过度消耗。肝细胞长期堆积脂肪后,像“仓库被塞满”,导致细胞受损后,会释放TNF-α、IL-6等信号,吸引免疫细胞聚集,开启“损伤-炎症-再损伤”的恶性循环。长期炎症让免疫细胞持续“高负荷工作”,逐渐耗竭,反而削弱全身免疫力;巨噬细胞从“环卫工”变成“警报器”,不断释放炎症信号加剧混乱;NK细胞数量减少、活性下降,对病毒和癌细胞的监控能力变弱;T细胞进入“耗竭状态”,应对新感染的能力大幅下降;
这三方相互作用,再加上持续的氧化压力,让肝脏炎症从“局部小冲突”升级为“全面内乱”,最终导致非酒精性脂肪肝炎(NASH)——此时肝脏已出现明显炎症和肝细胞损伤,若不干预,10~20%的患者会在10年内发展为肝硬化。

二、别等肝硬化才后悔!两大方向应对炎症,早干预早可逆
脂肪肝的早期阶段是完全可逆的,关键是抓住“对抗炎症”的核心,从医学治疗和生活方式两方面入手,双管齐下:
1. 医学新进展:精准打击炎症靶点,为中重度患者带来希望
随着对炎症机制的深入研究,针对性治疗正在兴起,避免了传统激素疗法的副作用:
靶向炎症因子:IL-22作为肝保护细胞因子,已在临床试验中证实对中重度酒精性肝炎有效,能降低死亡率;针对IL-1的单抗、IL-1受体拮抗剂也在研发中;
抑制炎症“开关”:NLRP3炎症小体是炎症激活的关键,其抑制剂MCC950能改善NASH患者的肝组织学,为纤维化治疗提供新思路;
调控EVs通路:肝细胞分泌的EVs会招募巨噬细胞加剧炎症,未来调控EVs的释放或功能,有望成为新的治疗方向,同时EVs也可作为脂肪肝诊断的生物标志物。
2. 生活干预:普通人的“抗炎护肝指南”,简单有效易坚持
对大多数人来说,改善生活方式是最直接有效的抗炎手段,核心是降低“饮食炎症指数”,给肝脏“减负”:
盯紧体检信号:若AST、ALT、γ-GTP任一升高,或腹部超声提示脂肪堆积,立刻重视,这是肝脏发出的“小SOS”;
饮食调整:减糖(少喝高糖饮料、奶茶、甜品)、减油(少吃油炸食物、加工肉制品);增加优质蛋白质(鱼、鸡胸肉、鸡蛋、豆制品)、蔬菜和全谷类食物,补充膳食纤维;
规律运动:每周至少150分钟中等强度运动(快走、游泳、骑车),搭配力量训练,增加肌肉量,提高基础代谢;
体重管理:适度减重7%-10%,肝脏脂肪会明显减少,免疫力也会同步改善;
避免额外伤害:酒精会加重肝脏损伤,最好完全戒酒;不擅自服用“保肝药”或保健品,需先咨询医生;
调节肠内环境:多吃酸奶、发酵食品,稳定肠道菌群,抑制肠到肝脏的炎症信号。
更要警惕的是,脂肪肝的危害不止于肝——它还会增加心肌梗塞、中风等动脉硬化性疾病的风险,这场“沉默的伤害”早已超出肝脏本身。
肝脏是沉默的器官,它不会轻易喊疼,但每一次指标异常、每一次乏力,都是它在发出求救信号。炎症虽为脂肪肝的“隐形推手”,但我们并非无计可施:关注体检、调整生活方式,就能从源头抑制炎症;医学研究的进步,也为中重度患者带来了新希望。
肝脏的修复需要时间,对抗炎症更需长期坚持。愿我们都能倾听肝脏的“无声诉求”,用科学的方式守护它的健康——毕竟,早一天干预,就少一分肝硬化、肝癌的风险,也给免疫力多一分保障!
参考文献:
Wang H, Mehal W, Nagy LE, Rotman Y. Immunological mechanisms and therapeutic targets of fatty liver diseases. Cell Mol Immunol. 2021;18(1):73-91. doi:10.1038/s41423-020-00579-3